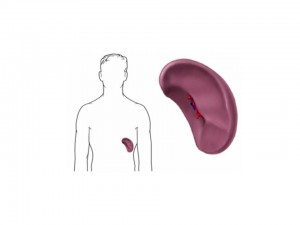
Cirugía del Bazo
Bazo y enfermedades hematológicas
El bazo es un órgano sólido de unos 12 cm de longitud y de 150 a 250 grs. de peso ubicado a la izquierda del estómago y por debajo del diafragma.
La función básica del bazo es la destrucción de glóbulos rojos viejos o dañados y de otros elementos de la sangre como los glóbulos blancos y las plaquetas.
El exceso en la actividad de esta función se denomina hiperesplenismo, provocando anemia, leucopenia y trombocitopenia.
Igualmente, el bazo a su vez está implicado en la respuesta inmunitaria, participando en la formación de anticuerpos y el desarrollo de fenómenos de inmunidad celular (defensa frente a infecciones).
La indicación para realizar una esplenectomía (extirpación del bazo), puede establecerse con intención curativa, paliativa de síntomas o bien diagnóstica y ello vendrá determinado en la mayoría de los casos por el cuadro hematológico desarrollado.
Entre las enfermedades hematológicas más importantes, destacamos:
PTI o púrpura trombocitopénica idiopática:
Es una enfermedad caracterizada por la destrucción de las plaquetas por autoanticuerpos plaquetarios circulantes. Esta destrucción se lleva a cabo en su mayor parte en el bazo. La causa que precipita la aparición de la trombocitopenia es desconocida.
Desde un punto de vista clínico, se caracteriza por un síndrome hemorrágico con manifestaciones cutáneas, digestivas, ginecológicas o neurológicas. El síntoma más frecuente es la aparición de pequeñas manchas hemorrágica en la piel (petequias).
Los niveles sanguíneos de plaquetas se hallan por debajo de 50.000 (normal entre 100.000 y 400.000).
El tratamiento aceptado es la terapia con corticoides durante 6 a 8 semanas. Se indicaría la esplenectomía en casos de no respuesta a este tratamiento o cuando la trombocitopenia recidiva rápidamente al reducir la dosis de los mismos.
Con la esplenectomía se consigue una remisión completa de la trombocitopenia en el 80% de los casos.
PTT o púrpura trombocitopénica trombótica:
Se caracteriza por el depósito de agregados plaquetarios que ocluyen la microcirculación. Puede manifestarse en diversas situaciones como el embarazo, enfermedades inmunológicas o infecciosas, neoplasias…, aunque lo más frecuente es que suceda en ausencia de factores predisponentes.
La sintomatología consiste en fiebre, hemorragias cutáneas, anemia hemolítica, alteraciones neurológicas e insuficiencia renal. Suele instaurarse de manera brusca y grave.
El tratamiento actual se orienta al uso de agentes antiplaquetarios, la plasmaféresis y las transfusiones de plasma fresco. La esplenectomía se reserva para los casos que no respondan al tratamiento con buenos resultados en cuanto a remisión de la enfermedad.
Anemias hemolíticas:
Son una serie de enfermedades que se caracterizan por anemia debido a una destrucción prematura de los glóbulos rojos.
Los dos tipos de anemia hemolítica que más frecuentemente requieren la realización de una esplenectomía son la esferocitosis hereditaria y la anemia hemolítica autoinmune:
Esferocitosis hereditaria: Consiste en un defecto de la membrana del hematíe que da lugar a que éste posea una forma redondeada y más pequeña. La menor deformidad de los glóbulos rojos hace que estos queden atrapados en el bazo y que sean destruidos por los macrófagos. La clínica característica consiste en anemia, ictericia intermitente y esplenomegalia (aumento de tamaño de bazo). Existe un riesgo elevado de desarrollar litiasis biliar. La esplenectomía está indicada en todos los casos a partir de los 6 años de edad con un porcentaje de éxito de prácticamente el 100% de los casos.
Anemia hemolítica idiopática autoinmune: En este caso, los glóbulos rojos son normales, pero son destruidos por anticuerpos circulantes (hemólisis). Estos anticuerpos son producidos por el bazo, siendo a su vez el lugar de secuestro más importante de los glóbulos rojos.
Aparece sobre todo en mujeres a partir de los 50 años, y se caracteriza por anemia, ictericia y esplenomegalia en el 50% de los casos. En casos graves se asocia a hemoglobinuria y necrosis tubular renal.
La esplenectomía puede considerarse en casos de resistencia, dependencia, toxicidad o contraindicación del tratamiento con corticoides.
Síndrome mieloproliferativo:
Bajo esta denominación se incluyen una serie de neoplasias originadas en la célula madre hematopoyética. La lesión de la célula madre implica que se vean afectadas las líneas eritroide, granulocítica y megacariocítica, de las cuales derivan los glóbulos rojos, los glóbulos blancos y las plaquetas de la sangre, respectivamente.
Además, en todas ellas existen en mayor o menor grado fibrosis medular, probablemente como fenómeno reactivo a la proliferación neoplásica. Dicha proliferación también justifica la frecuente existencia de esplenomegalia e hiperuricemia.
Aunque el tratamiento se basa en agentes quimioterápicos, la esplenectomía puede estar indicada en casos de esplenomegalia sintomática con grandes necesidades de transfusión, así como en casos de trombocitopenia que contraindique la quimioterapia.
Linfoma, leucemia y enfermedad de Hodgkin:
Aunque la quimioterapia o la radioterapia constituyen el tratamiento de elección, la esplenectomía puede aplicarse en casos de esplenomegalia sintomática y en casos de trombocitopenia o leucopenia grave que no permita continuar con el tratamiento médico.
Tumoraciones esplénicas:
Otras lesiones esplénicas subsidiarias de tratamiento quirúrgico serían las tumoraciones de origen vascular (hemangioma, linfangioma, hemangioendotelioma), tumoraciones no vasculares (fibrosarcoma, lipoma, hamartoma y los quistes tanto parasitarios como no parasitarios), las lesiones esplénicas metastásicas y los abscesos esplénicos.
Optimización de la técnica quirúrgica:
Desde su descripción en 1992, la esplenectomía laparoscópica ha demostrado que posee las ventajas de la cirugía mínimamente invasiva, con una reducción de la morbimortalidad, dolor postoperatorio y estancia hospitalaria.
La esplenectomía laparoscópica ha mostrado francas ventajas sobre la cirugía abierta en el tratamiento de la patología hematológica benigna no asociada a esplenomegalia (PTI).
Sin embargo, en casos de enfermedad maligna o grandes esplenomegalias, en ocasiones es necesario recurrir a la vía de abordaje tradicional para realizar la esplenectomía (cirugía abierta).

 Español
Español English
English